4 правила лечения острого гломерулонефрита
Острый гломерулонефрит – патология почек, которая поражается структурные части нефронов. Недуг чаще всего развивается у детей с 2 до 10 лет, при этом мальчики и мужчины больше подвержены заболеванию.
Проблемы начинаются с иммунной реакции организма на аллергию либо с возникновения инфекции, иногда болезнь возникает через 1-2 недели после перенесенной ангины. Высокая влажность и постоянно пониженная температура окружающей среды провоцируют хронический характер заболевания.
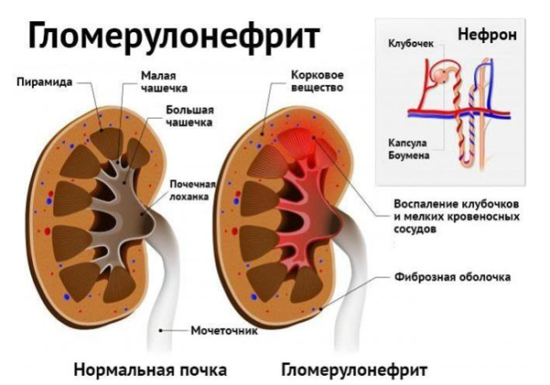
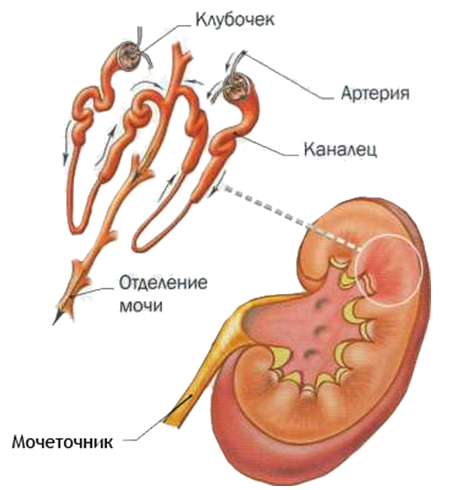
Основное воздействие идет на клубочковый аппарат, почечные тельца, с часто возникающим отклонением в структуре ткани. Главная опасность заключается в том, что болезнь в ряде случаев протекает без ощутимых внешних изменений.
Содержание
Классификация болезни
Медики выделяют несколько разновидностей недуга:
- острый диффузный гломерулонефрит;
- циклический: возникает и протекает быстро с яркими характерными показателями;
- латентный: протекает бессимптомно;
- хронический: запущенная форма заболевания;
- Подострый гломерулонефрит: быстропрогрессирующий.
Патогенез острого гломерулонефрита
Заболевание отражено в официальном медицинском классификаторе под кодом по МКБ 10 и имеет свои характерные признаки и специфику развития.
Патология проявляется спонтанно, протекает быстро, но чаще всего подлежит полному излечению. Реже возникают осложнения, которые перетекают в хроническую форму.
Приоритетные проблемы у пациента связаны с попаданием в организм b-гемолитического стрептококка, его антигены контактируют с иммунной системой и заставляют вырабатывать антитела, которые необходимы для борьбы с вредной микрофлорой. Однако, антитела стрептококка подстраиваясь под структуру нормальных аналогов, постепенно замещают их и атакуют не только патогенные микроорганизмы, но и здоровые органы, чем провоцируют возникновение очагов воспаления, постепенно поражая всю систему капилляров.
Получается, что сам стрептококк не нарушает работу почек, все происходит из-за неправильной работы антител, разрушающих почечные ткани. Патогенез может протекать и иначе: после избыточной антигенной стимуляции иммунная система испытывает перегрузку, что ведет к повреждению почечных клубочков.
Важно! Самым опасным считается острый постстрептококковый гломерулонефрит.
Как протекает болезнь: причины, симптомы, этапы развития
Помимо стрептококковой инфекции, есть и другие предпосылки, из-за которых нарушается нормальная работа почек и образуется гломерулонефрит подострой или острой формы.
Среди прочих причин выделяют следующие:
- генетическая предрасположенность;
- вирусы;
- болезни суставов;
- проблемы с органами дыхания;
- постоянное употребление алкоголя;
- паразитарные инвазии;
- онкология;
- частые переохлаждения;
- поздний токсикоз при беременности;
- аллергия;
- некачественная вакцинация;
- стресс и перенапряжение.
Симптомы недуга
У пациентов, страдающих острым гломерулонефритом, выделяют следующие симптомы:
- общая слабость организма;
- отеки, особенно заметные на лице;
- снижение оттока мочи;
- сильные головные боли;
- рвота;
- болезненные ощущения в животе и пояснице;
- проблемы с дыханием, вплоть до приступов астмы;
- кашель;
- бледность кожи;
- гипертония.
Последний признак наиболее ярко свидетельствует о появлении недуга, так как данный симптом образуется из-за нарушения нормального кровоснабжения почек.
Отек при гломерулонефрите с нефритическим синдромом характеризуется тем, что, основная масса жидкости скапливается в плевральном отделе, брюшной области и части перикарда, а в моче образуется белок с элементами крови.
Симптомы заболевания проявляются с 7 по 21 сутки, в этот промежуток в почечных клубочках после инфекции осаждаются циркулирующие комплексы.
К концу второй недели течение болезни и симптомы могут меняться и дополняться, из них выделяют следующие:
- ускорение СОЭ;
- развитие анемии;
- повышение плотности мочи;
- ограниченная клубочковая фильтрация;
- повышение остаточного азота;
- максимальный уровень обратного всасывания глюкозы.
Этапы развития болезни
Выделяют следующие этапы развития недуга:
- начальный этап – сопровождается острой сердечной недостаточностью и эклампсией. Появляются отеки, нарушается белковый баланс, увеличивается холестерин в крови;
- неразвивающийся синдром — симптомы развиваются в обратном направлении;
- ремиссия – клинически каких-либо проявлений не обнаружено.
Важно! Если ремиссия длится более пяти лет без рецидивов, считается, что больной полностью выздоровел.
Диагностика заболевания
Перед постановкой точного диагноза врач опрашивает, осматривает пациента и проводит дополнительное обследование.
Приоритетные методы:
-
назначается общий анализ мочи, оценивается цвет и состав. По этим данным, определяется наличие либо отсутствие течения воспалительного процесса. Если количество белка отклоняется от нормы, ведется наблюдение в течение недели с повторной сдачей анализов в динамике. Цвет мочи, как правило, мутный;
-
проводится серологический анализ крови на увеличение титра стрептококковых антител;
-
УЗИ;
-
биопсия почек.
При остром гломерулонефрите моча имеет цвет от розового до красного оттенков или вид бордовых мясных потеков.
Если симптомы проявились через 1-3 недели после проникновения в организм инфекции, речь идет об остром течении заболевания, если промежуток исчисляется в днях, это хронический случай.
Скрытую форму обнаружить сложнее, для этого весь период диагностики пациент наблюдается в клинике, где врач анализирует состояние, и по итогам составляет полную историю болезни. При поражении обеих почек цистоскопия противопоказана.
Лечение острого гломерулонефрита
Обе формы заболевания: острая и хроническая лечатся одинаково по типовой схеме, с применением комплексной терапии.
Она направлена:
- на остановку темпа развития почечной недостаточности;
- восстановление нормального функционирования почек.
Существует 4 подхода в лечении болезни:
- этиотропное лечение – назначаются антибиотики группы пенициллина в виде уколов;
- патогенетическое – касается механизма лечения;
- использование глюкокортикоидов, для снятия воспаления и подавления патологий иммунной системы;
- цитостатиков – если организм в недостаточной мере воспринимает глюкокортикоиды или имеются индивидуальные особенности, при которых во время приема последних возникают серьезные побочные эффекты.
Острый гломерулонефрит у детей клинические рекомендации
У детей лечение осуществляют аналогичными препаратами, но без применения гормонов, разница состоит в дозировке и выборе более щадящих лекарств. По возможности врачи стараются обходиться минимальным использованием медикаментов, уделяя большее внимание народным средствам и диетам.
Диета
Острый гломерулонефрит – серьезный диагноз, который помимо медикаментозной терапии требует поддержки со стороны правильного питания. Врачи рекомендуют максимально сократить употребление соли, жидкости и придерживаться специального перечня продуктов из диеты №7А.
|
Нельзя |
Можно |
|
Алкоголь |
Мясо птицы и постную говядину |
|
Острые приправы и продукты |
Овощные супы, паровые овощи |
|
Консервированные продукты |
Фрукты |
|
Крепкий чай/кофе |
Чай из трав (лечебные аптечные) |
|
Концентрированные бульоны на мясе/рыбе |
Творог, кисломолочные продукты |
|
Жареное |
Нежирная рыба |
|
Белки яиц |
Важно! Вся пища должна быть либо вареной, либо приготовленной на пару. Медики отмечают, что хорошо помогает справиться с заболеванием кизил.
Рекомендации
Острый гломерулонефрит – явление нередкое, требующее продолжительного времени и определенных условий для лечения. Врачи часто говорят, что любую болезнь проще предотвратить, а потому и лечение лучше проводить на начальной стадии или и вовсе избежать, соблюдая профилактические меры.
Клинические рекомендации по профилактике:
-
своевременно выявлять и лечить обычные ОРВИ и пр.
-
заниматься плотным лечением аллергии;
-
внимательно наблюдать за реакцией организма после всех прививок;
-
следить за качеством питания;
-
устранить вредные привычки;
-
не переохлаждаться;
-
вести активный образ жизни.
Вывод
Если врач поставил вам диагноз, который мы рассмотрели в данной статье, не стоит заниматься самолечением, это чревато серьезными последствиями. Справиться с недугом поможет любая современная больница.